Khối u buồng trứng 40kg và cái “chân voi” 90kg
Trước đó, tháng 1/2012, anh Nguyễn Duy Hải cũng đã được một bác sĩ người Mỹ là McKinnon mổ cắt khối u nặng gần 90kg ở chân. Đây tuy là những trường hợp hãn hữu nhưng đều gây khó khăn rất lớn trong sinh hoạt, ảnh hưởng tới chất lượng cuộc sống một cách tệ hại. Và cả hai đều có thể phòng tránh nếu người bệnh phát hiện sớm và đi khám kịp thời…
10 năm mang khối u 40 kg
Theo bác sĩ Nguyễn Văn Tiến - Quyền Trưởng khoa Ngoại I, Bệnh viện Ung bướu TP HCM thì bệnh nhân Phạm Thị Tuyết Mai, 49 tuổi, ngụ tỉnh Long An nhập viện trong tình trạng gầy yếu, suy kiệt nhưng lại nặng đến… 90kg bởi lẽ trong bụng bà có một khối u rất lớn. Bác sĩ Tiến cho biết: "Vòng bụng của bà Mai đo được 133cm, chiều dài bụng 83cm. Kết quả thăm khám cho thấy khối u lan từ hạ vị lên đến thượng vị".
Sau nhiều lần hội chẩn, làm các xét nghiệm, chẩn đoán hình ảnh để lên phương án tối ưu nhằm tránh những tình huống xấu nhất có thể xảy ra, chẳng hạn như rối loạn đông máu khi lấy khối u ra khỏi cơ thể, bà Mai đã được phẫu thuật. Theo bác sĩ Lê Hoàng Minh, Giám đốc Bệnh viện Ung bướu thì để thực hiện ca mổ này, nhiều bác sĩ thuộc các chuyên khoa Hô hấp, Tim mạch, Huyết học, Gây mê hồi sức, Ngoại II và Ngoại I đã cùng tham gia. Kết quả là các bác sĩ Bệnh viện Ung bướu đã bóc tách thành công khối u nặng 40kg, kích thước 60 x 80 x 100cm - trong đó phần vỏ bướu nặng 2kg, lòng bướu chứa 35 lít dịch và 3 lít máu. Theo chẩn đoán, bà Mai bị ung thư buồng trứng giai đoạn FIGO IIIb.
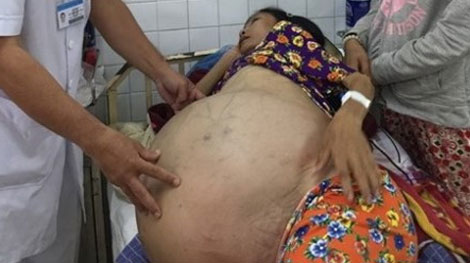 |
| Bà Mai trước khi được mổ lấy khối u 40kg ra khỏi bụng. |
Một tuần sau khi mổ, sức khỏe bà Mai tương đối ổn định. Sắp tới, bà sẽ được điều trị bằng phương pháp hóa trị đề phòng tái phát. Con gái bà Mai cho biết, bà mang khối u trong bụng gần 10 năm nay, thường xuyên khó thở, mệt, đau, không tự ăn uống và làm vệ sinh cá nhân được. Vì hoàn cảnh gia đình khó khăn nên dù mẹ bệnh nhưng cả 4 chị em, do không có đủ tiền nên không dám đưa bà đi bệnh viện. Có lần bà Mai quá đau đớn, khó thở, tay chân bủn rủn nên họ đưa bà lên TP HCM thăm khám nhưng trong quá trình xét nghiệm, họ phải đưa bà về vì… hết tiền. May mắn là trong ca phẫu thuật này, bà Mai được Bệnh viện Ung bướu miễn cho toàn bộ chi phí.
Vì sao có những khối u khổng lồ?
Ung thư buồng trứng là một trong những bệnh lý phụ khoa gây tử vong nhiều nhất đối với phụ nữ. Ở giai đoạn đầu, bệnh thường diễn tiến âm thầm, không triệu chứng hoặc chỉ là các triệu chứng mơ hồ, không rõ ràng. Thế nên khá nhiều những trường hợp ghi nhận tại Bệnh viện Phụ sản Từ Dũ, Bệnh viện Phụ sản Hùng Vương TP HCM, bệnh nhân nhập viện trong giai đoạn khối u đã phát triển, tỉ lệ chữa lành không cao.
Theo thống kê, khoảng 90% bệnh nhân ung thư buồng trứng là ung thư biểu bì. Nó có thể lan rộng tại chỗ, xâm nhập hệ bạch huyết, di căn phúc mạc, phát tán theo đường máu hoặc xâm lấn xuyên qua cơ hoành - trong đó xâm lấn lan tỏa nội phúc mạc là đặc điểm thường gặp nhất và đó cũng là nguyên nhân vì sao khối u phát triển lớn đến mức dị thường.
Theo đánh giá của Liên đoàn Sản phụ khoa quốc tế (International Federation of Gynecology and Obstetrics - gọi tắt là FIGO), ung thư buồng trứng thường gặp nhất ở phụ nữ sau 40 tuổi với những triệu chứng đau ở vùng hố chậu, đầy hơi, trướng bụng, kinh nguyệt bất thường, không đều, thay đổi thói quen đi vệ sinh. Có 20% phụ nữ đi khám khi họ bị ung thư buồng trứng giai đoạn I, 50% khám ở giai đoạn II, 58% khám ở giai đoạn III và 27% đi khám khi khối u đã ở giai đoạn cuối. Bên cạnh đó, ung thư buồng trứng còn mang yếu tố di truyền. Nó chiếm 7% trong các ca bệnh ung thư. Các khảo sát của FIGO cho thấy những phụ nữ đã từng sinh đẻ có khả năng giảm 50% nguy cơ ung thư buồng trứng nhưng điều đó không có nghĩa là cứ đẻ nhiều thì không bị ung thư buồng trứng!
Trở lại với trường hợp của bà Mai, người mang khối u nặng 40kg và được Bệnh viện Ung bướu TP HCM chuẩn đoán là ung thư buồng trứng FIGO IIIb thì theo phân loại của FIGO, ở giai đoạn 1 hoặc Ia, khối u mới chỉ giới hạn trong phạm vi buồng trứng, bụng chưa có dịch nhưng ở giai đoạn Ib, bao khối u vỡ, trong dịch ổ bụng có tế bào ác tính.
Đến giai đoạn II, IIa, IIb và IIc, khối u phát triển, lan ra vùng hố chậu. Giai đoạn IIIa, IIIb (là trường hợp bà Mai), khối u xâm lấn bề mặt phúc mạc ngoài vùng chậu nhưng chưa di căn hạch và tùy theo tính chất, nếu không được phẫu thuật, nó có thể lớn, nặng 10, 20, 30, 40kg… Ở giai đoạn 4, tế bào ung thư di căn xa đến gan, phổi…
Cho đến nay, nguyên nhân gây ra ung thư tử cung vẫn chưa rõ ràng và có nhiều giả thuyết, chẳng hạn như viêm nhiễm cổ tử cung do virus, không hoặc ít sinh đẻ, di truyền, một số bệnh nhiễm khuẩn như giang mai, lậu… Vì vậy, để có thể được điều trị kịp thời, kéo dài cuộc sống, các bác sĩ chuyên khoa ung bướu khuyến cáo mọi phụ nữ trên 40 tuổi hằng năm nên đi khám định kỳ để tầm soát ung thư tử cung, ung thư vú, đồng thời đến ngay các cơ sở y tế nếu thấy xuất hiện những triệu chứng bất thường như đau ở vùng hố chậu, đầy hơi, trướng bụng, kinh nguyệt đột nhiên không đều, thay đổi thói quen đi vệ sinh…
Và cái “chân voi” nặng 80kg
Cũng liên quan đến những khối u không lồ "từ trên trời rơi xuống" thì anh Nguyễn Duy Hải, ở TP Đà Lạt, tỉnh Lâm Đồng là một ví dụ điển hình. Sinh năm 1980 trong trạng thái bình thường nhưng đến năm 1984, chân phải của Hải xuất hiện một khối u, càng ngày càng lớn khiến anh không đi đứng được.
 |
| Anh Hải và cái "chân voi” và sau khi mổ. |
Năm 2007, chị ruột Hải từ Mỹ về thăm nhà rồi sau khi nhìn thấy bệnh trạng của em mình, chị cho biết ở Mỹ có một bác sĩ tên McKinnon, đã từng mổ cho một bệnh nhân có khối u tương tự. Tiếp theo, chị chụp hình "chân voi" của Hải rồi đem về Mỹ. Thông qua người chị, bác sĩ McKinnon liên lạc với Hải và gửi tặng anh một máy tính xách tay để tiện theo dõi qua camera, đồng thời khẳng định trường hợp anh Hải hoàn toàn có thể mổ được.
Tuy nhiên, khi mọi thủ tục xuất cảnh đã hoàn tất, các hãng máy bay lại từ chối vận chuyển vì với kích thước không lồ của khối u, Nguyễn Duy Hải không qua lọt cửa máy bay, chưa kể trên đường đi nếu chẳng may xảy ra sự cố thì sẽ không xử lý được. Chuyển sang phương tiện đường biển thì các hãng tàu cho biết họ chỉ chở hàng chứ không chở người!
Giữa năm 2011, khi phát hiện ra trường hợp "chân voi" của anh Hải, Bệnh viện Ung bướu TP HCM và một bệnh viện tư nhân đã nhận phối hợp mổ miễn phí cho anh Hải nhưng qua thăm khám, ca mổ buộc phải hoãn vì anh Hải bị tràn dịch màng phổi.
Cuối năm 2011, bác sĩ McKinnon từ Mỹ đến TP HCM sau khi Bệnh viện Pháp Việt TP HCM đồng ý để vị bác sĩ này mổ cho anh Hải với chi phí 250 triệu đồng. Ngày 5/1/2012, Nguyễn Duy Hải được phẫu thuật bằng sự đóng góp của nhiều nhà hảo tâm và của người chị ở Mỹ. Ca mổ kéo dài suốt 10 tiếng đồng hồ, phải truyền hơn 20 đơn vị máu, khối u sau khi bóc tách nặng gần 90kg!
Một thời gian ngắn sau mổ, anh Hải trở lại cuộc sống bình thường với nghề sửa chữa điện thoại di động nhưng rạng sáng ngày 25/10/2013, anh qua đời khi được gia đình đưa đến Bệnh viện Đa khoa Lâm Đồng với chẩn đoán tắc nghẽn mạch phổi mà nguyên nhân là ít vận động, hút nhiều thuốc lá. Theo các bác sĩ trực tiếp khám cho anh Hải ở Khoa Cấp cứu Bệnh viện Đa khoa Lâm Đồng thì anh Hải nhập viện trong trạng thái đau tức ngực phải, suy hô hấp, khó thở, hôn mê sâu. Bệnh diễn tiến rất nhanh rồi tử vong chỉ sau đó vài giờ đồng hồ.
Xung quanh cái chết đột ngột của anh Hải, có thông tin cho rằng nguyên nhân là do vỡ túi dịch ở nơi từng mổ khối u, gây nhiễm trùng máu nhưng theo bác sĩ McKinnon thì: "Khi đến Việt Nam vào tháng 7/2013, tôi đã xem kết quả chụp CT. Nó cho thấy có ổ tụ dịch ở vị trí vết mổ, có thể là thanh dịch hoặc bạch huyết. Đây là chất dịch bình thường của cơ thể tích tụ lại sau mổ bóc tách khối u. Tuy nhiên, chức năng của bàng quang nằm cạnh chỗ tụ dịch không bị ảnh hưởng nên không cần phải hút dịch vì không thể loại bỏ nó hoàn toàn, cũng như việc chọc hút dịch có thể gây ra những nguy cơ ngoài ý muốn".
Vì sao lại bị “chân voi”?
Bệnh "chân voi" là chữ của ngành Y cũng như dân gian dùng để chỉ những người có chân phù lên rất to mà nguyên nhân phần lớn phát xuất từ bệnh lý phù hạch bạch huyết, biến dạng mô hoặc sự phát triển bất thường của bó sợi thần kinh ở chân.
Theo đánh giá của Tổ chức Y tế Thế giới (WHO), khoảng 1,4 tỉ người trên hành tinh có nguy cơ bị "chân voi" vì bệnh phù bạch huyết (chủ yếu do một loại ký sinh trùng gọi là giun chỉ), hơn 120 triệu người đang nhiễm bệnh - trong đó có 40 triệu người bị biến dạng ở chân, mất hẳn khả năng hoạt động. Bệnh thường xảy ra ở một trong những cánh tay hoặc chân nhưng đôi khi, cả hai tay hoặc cả hai chân đều có thể bị phù do tắc nghẽn hệ thống bạch huyết - là phần quan trọng của hệ miễn dịch và tuần hoàn. Tắc nghẽn sẽ chặn dịch bạch huyết lưu chuyển rồi tích tụ lại gây biến dạng mô, lâu dài người bệnh bị sưng phù. Nó bao gồm các hiện tượng như sưng to đến rất to một phần cánh tay, cẳng chân hoặc toàn bộ cánh tay, cẳng chân, bao gồm cả các ngón tay hoặc ngón chân. Nó khiến người bệnh có cảm giác căng tức, cử động bị hạn chế, đau và nhiễm trùng ở vùng bị phù.
Nguyên nhân gây phù bạch huyết có thể do bệnh Milroy (phù bạch huyết bẩm sinh). Đây là rối loạn di truyền xảy ra ngay trong giai đoạn phôi thai mới hình thành, tạo nên dị tật ở các hạch bạch huyết, dẫn đến phù bạch huyết. Phù bạch huyết cũng có thể do bệnh Meige (phù bạch huyết sớm) ở trẻ em hoặc tuổi dậy thì. Mạch bạch huyết hình thành mà không có các van giữ dịch bạch huyết chảy ngược khiến dịch bạch huyết hoạt động ở chân, tay không theo quy luật. Tại các quốc gia nhiệt đới và cận nhiệt đới, phù bạch huyết còn do ký sinh trùng (chủ yếu là giun chỉ), tạo thành bệnh "chân voi".
Ở nước ta, bệnh "chân voi" do nhiễm giun chỉ bạch huyết Brugia Malayi chiếm đến 90% các trường hợp. Nó truyền từ người này sang người khác qua trung gian là muỗi. Muỗi nhiễm ấu trùng giun chỉ và khi hút máu người, ấu trùng sẽ xâm nhập cơ thể người rồi di chuyển vào hệ bạch huyết. Ở đó chúng phát triển thành giun trưởng thành trong hệ thống bạch huyết và cư trú ở đó vĩnh viễn. Các loài muỗi có khả năng truyền bệnh giun chỉ ở Việt Nam là Culex quinquefasciatus, Culex vishnui, thường thấy ở các thành phố, đô thị. Muỗi cái đẻ trứng vào các vũng nước bẩn, nhiều chất hữu cơ, phát triển mạnh vào tháng 2, 3, 4. Bên cạnh đó, còn có loài Ma.annulifera và Ma.uniformis, sống trong các ao bèo vì loăng quăng phải cắm ống thở vào rễ cây để hút oxy. Hai loài này thường phổ biến vùng đồng bằng, nơi có nhiều ao bèo.
Thế nên, để đề phòng bệnh "chân voi", ngoài việc tiêu diệt ấu trùng muỗi tại những nơi mà muỗi có thể sinh sản ở xung quanh nhà (thùng, lu đựng nước, các vũng nước đọng, ao tù…) thì nên đến ngay các cơ sở y tế khi thấy sốt cao, nhức đầu, ở mặt trong của chân xuất hiện viêm đỏ, đau và có dấu hiệu sưng, phù…
