Gây viêm não không chỉ có virus viêm não Nhật Bản B
- Người dân cảnh giác với bệnh viêm não do virus
- Bé trai 5 tháng tuổi ở Đắk Lắk bị viêm não mô cầu
- Người dân lo sợ bệnh viêm não mô cầu: Lại khan hiếm vaccine
- Viêm não do virus – Xin chớ xem thường!
- Viêm não Nhật Bản đã đổ bộ vào phía Nam
Thủ phạm gây viêm não?
Chương trình thời sự VNTTX sáng ngày 28-5 thông tin, theo Sở Y tế tỉnh Cao Bằng, từ ngày 19-4 đến 25-5, xã Quảng Lâm, huyện Bảo Lâm, Cao Bằng có 7 cháu bé dưới 6 tháng tuổi tử vong nghi do viêm não cấp với các triệu chứng ho, sốt, viêm đường hô hấp. Khoa Nhi, BV đa khoa Bảo Lâm còn điều trị cho 12 cháu có triệu chứng tương tự viêm não cấp, hiện đã có 7 cháu xuất viện.
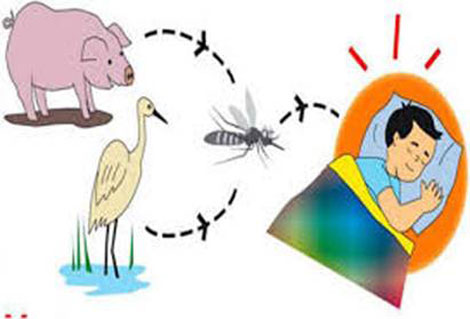 |
| Chu trình truyền virus viêm não Nhật Bản B. |
Sáng 27-5, Cục trưởng Cục Y tế dự phòng cho biết, đoàn công tác Bộ Y tế gồm Viện Vệ sinh dịch tễ TW, Viện Nhi TW đã đến địa phương sau khi nhận báo cáo để hỗ trợ điều trị, lấy mẫu xét nghiệm, chỉ đạo giám sát và xử lý ổ dịch. Sở Y tế Cao Bằng đã khoanh vùng, xử lý khu vực có người mắc bệnh, khống chế lan rộng; giám sát chặt chẽ để phát hiện sớm các trường hợp nghi viêm não cấp; chuẩn bị các biện pháp phòng chống toàn tỉnh nếu dịch bùng phát...
Chiều 27-5, Cục Y tế dự phòng thông báo, khẳng định các cháu bé tại Cao Bằng dương tính với virus gây viêm não Coxsackie A6. Bốn tháng đầu năm 2016 cả nước có 152 ca viêm não, hai ca tử vong.
Trước hết phải nói đến thủ phạm gây viêm não cấp tính nhiều nhất là virus Arbo (lưu hành ở chim, gia súc, người, muỗi, ve, dĩn, bét...) nhóm B, được phát hiện gây bệnh sớm nhất ở Nhật Bản cách đây hơn 100 năm nên gọi là virus viêm não Nhật Bản B. Cuối thế kỷ XIX liên tiếp xảy ra nhiều vụ dịch lớn vào mùa hè - thu ở các vùng núi Nhật Bản với tỉ lệ tử vong khoảng 60%.
Năm 1933, bác sĩ Hayashi phân lập được virus từ não người chết do bệnh này. Năm 1954, Nhật Bản sản xuất được vaccine (VX) phòng bệnh. Virus gây bệnh cư trú ở chim hoang dã như diệc, liếu điếu..., và gia súc mà hàng đầu là lợn rồi đến trâu, bò, ngựa, dê, cừu, chó... Ở Việt Nam đã phân lập được virus này từ chim liếu điếu. Có ba loài muỗi họ Culex truyền bệnh cho người sau khi hút máu các loại chim và gia súc mang mầm bệnh rồi đốt người.
Từ gia súc và chim nên bệnh chủ yếu phát tán ở miền núi, nông thôn và ven biển, nhưng ở một số nước châu Á, trong đó có Việt Nam, người dân ở đô thị vẫn có thể mắc bệnh. Bệnh lưu hành ở Trung Quốc, Triều Tiên, Hàn Quốc, Miến Điện, Indonesia, Malaysia, Thái Lan, Philippin, Ấn Độ; một số nước Trung Á (thuộc Liên Xô cũ); các nước thuộc châu Úc và một số nước châu Phi. Ở Việt Nam từ những năm 60 đã xuất hiện bệnh ở các tỉnh Hà Tây cũ (nay thuộc Hà Nội), Thái Bình, Hải Dương, Hải Phòng.
Ở châu Á, trong đó có Việt Nam, muỗi truyền virus VNNB-B chủ yếu là chủng Culex tritaeniorhynchus, màu nâu đen, có thể bay xa hơn 1km và bay cao 13 - 15m, loài này ưa nước trong nên thường đẻ trứng ở ruộng lúa, đầm lầy, hồ ao không ô nhiễm. Muỗi nhiễm virus truyền cho người suốt thời gian sống và chuyển virus cho thế hệ sau qua trứng. Ở Việt Nam loại muỗi này sinh sản mạnh nhất từ tháng 3 đến tháng 7, hoạt động mạnh nhất lúc chập tối; có mật độ cao ở vùng đồng bằng và trung du. Trẻ em dưới 10 tuổi rất dễ mắc bệnh, nhóm nguy cơ cao nhất là lứa tuổi 2 - 6 và 75% bệnh nhân thuộc lứa tuổi này, khả năng đề kháng ở người lớn tốt hơn nên ít mắc bệnh. Bệnh có thể xảy ra quanh năm nhưng nhiều nhất là mùa mưa.
Virus gây VNNB-B có đặc tính hướng thần kinh nên khi đã vào máu, chúng nhanh chóng xâm nhập, sinh sản và phát triển nhanh ở các tế bào não và tủy sống, gây tổn thương nhiều vùng não phụ trách những chức năng quan trọng; làm chảy máu não, màng mềm não; nhũn và hoại tử mô não; phù não, màng não; thoái hoá màng não, màng tuỷ sống và mô tuỷ. Khi có mật độ cao ở tế bào thần kinh, virus trở lại máu gây chảy máu ở màng và niêm mạc các tạng, làm thoái hóa cơ tim, mô gan, thận hoặc gây viêm phổi.
Thể bệnh và hậu quả
Bệnh có nhiều thể bệnh. Thể điển hình là: Thời gian ủ bệnh khoảng một tuần (có thể 5 - 14 ngày) không có biểu hiện gì đặc biệt. Đột ngột sốt 39 - 40°C hoặc cao hơn; đau đầu vùng trán; đau bụng, buồn nôn và nôn, trẻ nhỏ có thể đi lỏng như ngộ độc thức ăn. Sau sốt 1 - 2 ngày đã thấy cứng gáy, cứng cơ; đảo hoặc giật nhãn cầu; li bì hoặc kích thích, vật vã; lú lẫn hoặc mất ý thức (không biết không gian, thời gian, người thân, thậm chí họ tên và tuổi của mình).
 |
| Một bệnh nhi mắc viêm não. |
Ngày thứ 3 - 4 có thể đã hôn mê và hôn mê ngày càng sâu (gọi hỏi không đáp ứng, cấu véo không biết đau, liệt tứ chi). Vã nhiều mồ hôi; da lúc đỏ, lúc tái; thở nhanh và nông, tăng tiết dịch trong lòng khí - phế quản nên thở có tiếng rít, tiếng ngáy; mạch có thể 120 - 140 lần/phút và yếu (các triệu chứng rối loạn thần kinh thực vật).
Nặng hơn, bệnh nhân mê sảng; có những vận động, động tác bất thường, vô nghĩa (triệu chứng kích động); cứng cơ nên nằm co quắp hoặc có các cơn soắn vặn thân; co giật, co cứng hay rung giật cơ mặt và cơ chi; liệt cứng, hoặc xuất hiện trạng thái định hình, giữ nguyên tư thế (catalepsia).
Khi khám, các bác sĩ thấy rất nhiều triệu chứng là hậu quả tổn thương não, màng não và tủy sống, màng tủy, biểu hiện bằng rối loạn vận động, cảm giác, thần kinh thực vật; tổn thương các nhân xám trung ương và các dây thần kinh sọ não (phụ trách các giác quan), đe dọa nghiêm trọng các chức năng sống, nhưng biến đổi dịch não tủy không nhiều.
Nếu qua được giai đoạn nguy hiểm này (thường từ ngày thứ 7 - 8 trở đi), sốt giảm dần (nếu không bội nhiễm vi khuẩn); nhiệt độ, mạch, nhịp thở trở về bình thường; tình trạng hôn mê nhẹ dần (ý thức dần hồi phục); không còn cứng cơ; hết nôn và đau đầu; gáy mềm... Nghĩa là tình trạng nhiễm trùng, nhiễm độc (độc tố của virus) rất nguy kịch đã thuyên giảm phần lớn, không nguy hiểm tính mạng, nhưng các biến chứng và di chứng thần kinh và tâm thần trầm trọng - hậu quả tất yếu của tổn thương thần kinh TW - bắt đầu biểu hiện rõ nét.
Những biến chứng sớm thường thấy như viêm phế quản, viêm phổi hoặc viêm phế quản - phổi do bội nhiễm vi khuẩn; viêm bể thận, bàng quang; loét da; viêm tắc tĩnh mạch và rối loạn dinh dưỡng... Rất nhiều di chứng sớm xuất hiện như mất phối hợp vận động và các động tác; cử động dị thường ngoài ý muốn, run rẩy, uốn éo, lắc lư; bại (liệt nhẹ) hay liệt các chi; bại hoặc liệt nửa người; liệt các dây thần kinh sọ não; co cứng mất não; mất ngôn ngữ; múa giật hoặc múa vờn; quên trầm trọng hoặc mất trí; loạn thần với các triệu chứng hoang tưởng, ảo giác, rối loạn hành vi tác phong…
Động kinh và Parkinson là những di chứng muộn có thể xuất hiện sau vài năm hay hàng chục năm.Các di chứng tồn tại suốt đời bởi các tổn thương mô não do virus gây ra là không thể hồi phục dù được chạy chữa.
Ở các nước nhiệt đới, tỷ lệ tử vong trung bình do VNNB-B là 25%, khoảng 50% có di chứng thần kinh, tâm thần các mức độ khác nhau. Theo thông báo của Khoa Thần kinh - BV Bạch Mai và Khoa Truyền nhiễm - Viện nhi Trung ương, tỷ lệ tử vong khoảng 10%. Tử vong nhiều nhất trong 7 ngày đầu khi hôn mê sâu, co giật và tổn thương hành não gây rối loạn hô hấp, tim mạch trầm trọng. Tử vong ở giai đoạn sau chủ yếu do các biến chứng viêm phổi, suy kiệt...
Khi mắc thể bệnh không điển hình cũng không phải là không nguy hiểm như: Chỉ có hội chứng nhiễm trùng, nhiễm độc (sốt cao, đau đầu), không có các triệu chứng não - màng não; Chỉ có các triệu chứng rối loạn tuần hoàn, tim mạch nổi bật (do tổn thương hai trung khu chỉ huy tuần hoàn, tim mạch ở hành não); Chỉ có liệt mềm giống như bại liệt, do tổn thương phần trước (phụ trách vận động) của tủy sống; hoặc các triệu chứng giống như viêm màng não (thường mắc ở trẻ lớn tuổi và thanh niên).
Đặc biệt rất nhiều ca bệnh chỉ biểu hiện giống như cúm (sốt, đau nhức xương khớp, mình mẩy, đau đầu), làm nhầm lẫn, chủ quan không sớm đưa trẻ đến viện.
Có đến 12 họ virus có đặc tính hướng thần kinh
Có đến 12 họ virus có đặc tính hướng thần kinh mà virus VNNB-B chỉ là một chi của một trong số 12 họ nói trên. Ngoài virus gây bệnh dại, bại liệt hủy hoại tế bào não, tủy sống nhiều người đã biết thì ngay cả các loại virus gây bệnh đường ruột, cúm, sởi, quai bị, sốt xuất huyết... thậm chí cả virus gây viêm gan A cũng có thể xâm nhập thẳng tế bào thần kinh gây viêm não (gọi là viêm não nguyên phát).
Lại có nhiều trường hợp các virus này gây bệnh ở nơi khác hoặc toàn thân ngoài não rồi mới xâm nhập não gây viêm (gọi là biến chứng hay viêm não thứ phát). Nhưng dù nguyên hay thứ phát thì các triệu chứng viêm não do các virus này gây ra và hậu quả để lại đều trầm trọng như VNNB-B đã mô tả trên, tuy đường lây nhiễm của các họ, nhóm virus rất khác nhau. Coxsackie là virus gây bệnh đường ruột, chân tay miệng gồm hai nhóm B và A (có chủng A6, A16) hiếm khi gây viêm não theo y văn thế giới, virus này lây truyền bệnh qua dịch mũi họng, phân và những giọt nước bọt li ti của người bệnh và cả người lành mang trùng.
Với mọi loại virus, hiện không có thuốc đặc trị, nên phương pháp phòng bệnh hữu hiệu là ngăn chặn thích hợp đường mầm bệnh vào cơ thể như đeo khẩu trang, rửa tay bằng xà phòng và sát trùng bằng dung dịch thích hợp (nước muối, cồn, nước oxy già, Cloramin B...), tránh muỗi đốt; khử trùng môi trường có chất thải tiết nghi ngờ; diệt vật chủ trung gian (muỗi, bọ gậy); làm sạch môi trường quanh nơi ở, không nuôi lợn gần nhà và quan trọng nhất là tiêm vacxin.
Hiện nước ta sử dụng rộng rãi VX chống một số loại virus có thể gây viêm não như: VX bại liệt, sởi, quai bị, Rubella, viêm gan A và nhất là VX chống virus gây viêm não chủ yếu (VNNB-B), nhưng một số loại virus có thể gây viêm não khác chưa có VX. Do đặc điểm dịch tễ tuổi mắc bệnh nên phải tiêm sớm VX VNNB-B khi trẻ từ 12 đến 15 tháng tuổi. Liều tạo miễn dịch cơ bản phải đảm bảo tiêm đủ 3 lần. Lần 1: ngày đầu tiên đến tiêm phòng; Lần 2: cách lần 1 từ 7 đến 14 ngày; Lần 3: cách lần 2 một năm. Sau đó cứ 3 năm tiêm nhắc lại một lần để duy trì miễn dịch.
