Lan tỏa thông điệp “Cho đi là còn mãi” từ thân nhân người hiến tạng chết não
Chàng thanh niên không may bị tai nạn giao thông được chẩn đoán “chết não”, trước khi trút hơi thở cuối cùng, thân nhân của chàng trai ấy đã đồng ý hiến 6 tạng của cậu để cứu 6 người bệnh nặng.
Việc làm nhân văn “Cho đi là còn mãi” luôn lan tỏa trong xã hội, nhưng không phải người chết não nào cũng được thân nhân của họ đồng ý hiến tạng. Mà nguồn tạng hiến từ người cho chết não ở Việt Nam hiện rấp thấp, dưới 8%, trong khi hàng chục nghìn người bệnh nặng đang chờ được ghép tạng và nhiều trong số đó đã tử vong vì không chờ được đến ngày có “phép màu”.
Chờ đợi “phép màu” trong tuyệt vọng
Có rất nhiều người bệnh đã ra đi trong tuyệt vọng khi không chờ được “phép màu” đến với mình. Trong một lần tác nghiệp, tôi được nghe câu chuyện về một nam bệnh nhân suy tim giai đoạn cuối ở Hà Nội. Khi nhận được thông báo của bác sĩ, anh đã bị sốc khi biết bệnh của mình đã không còn cách nào cứu chữa, chỉ có ghép tim mới có cơ hội sống.
Một ca ghép tim ở Bệnh viện Hữu nghị Việt Đức hết khoảng 1 tỷ đồng, trong khi đó nguồn tim hiến lại vô cùng ít ỏi. Khi ấy, bệnh nhân đã chia sẻ “tôi biết chỉ có người chết não mới hiến được tim nên càng không hy vọng nhiều. Dù gia đình đã bán tất cả tài sản đáng giá, vay mượn để có tiền cứu tôi, nhưng vài tháng chờ đợi tôi đã gần như hết hy vọng”. Để có tim thích hợp, đâu phải đơn giản, trong khi nguồn tim hiến lại khó khăn như “lên trời”. Sau này tôi được biết, anh đã ra đi trong tuyệt vọng khi chưa chờ được tim hiến.
Nhiều bệnh nhân suy thận, suy gan giai đoạn cuối, hay ung thư phổi, hỏng giác mạc… còn sống ngày nào là còn hy vọng ngày đó được may mắn ghép tạng. Có người ròng rã chạy thận nhiều năm, đến khi tưởng chừng hết hy vọng lại gặp được “phép màu” nhận được tạng hiến thích hợp. Nhưng rất nhiều người trong số đó lại không thể chờ đợi, họ ra nước ngoài ghép tạng.

Chia sẻ tại buổi Tọa đàm trực tuyến “Hiến tạng và Nâng cao hiệu quả công tác chẩn đoán chết não tại tuyến bệnh viện cơ sở” trên Báo CAND điện tử ngày 22-11, GS.TS Trịnh Hồng Sơn - Giám đốc Trung tâm Điều phối Ghép tạng Quốc gia cho biết, hiện có rất nhiều người bệnh đang hàng ngày, hàng giờ không chờ được tạng hiến để ghép và phải tử vong. Theo thống kê, trong vòng 2 năm qua, số lượng chờ ghép tạng tương đối lớn, gần 8.789 người cần ghép thận, 407 người đang cần ghép gan, 110 người cần ghép tim, 79 người cần ghép phổi, 189 người cần ghép tụy, 55 trường hợp cần ghép ruột. Những con số này cho thấy chúng ta cần một lượng lớn tạng để cứu sống người bệnh.
Do nhu cầu ghép tạng quá lớn (không chỉ ở Việt Nam mà còn trên thế giới) trong khi nguồn tạng hiến thiếu trầm trọng, đã dẫn đến hiện tượng buôn bán tạng. Ước tính khoảng 10.000 ca mỗi năm, khoảng 10% tổng số ca cấy ghép. Đã có đường dây buôn bán nội tạng xuyên quốc gia tại nước ta triệt phá. Hoạt động từ tháng 5-2017, đường dây này đã tổ chức mua bán thận cho khoảng 100 nạn nhân, đến khi bị phát hiện triệt phá vào đầu năm 2019, chúng đã bán thận của nhiều nạn nhân, thu lời bất chính hàng chục tỷ đồng.
Người hiến cho, người nhà không đồng ý
Một trong những nguyên nhân khiến hiến tạng nói chung ở Việt Nam còn rất thấp, đó là quan niệm “chết phải toàn thây”, người đăng ký hiến tạng đã rất ít, nhưng có nhiều người khi còn sống đăng ký hiến tạng, đến khi chết, người nhà lại không đồng ý. Hơn nữa, việc vận động thân nhân người chết não hiến tạng lại cực kỳ khó khăn.
GS. TS Trịnh Hồng Sơn chia sẻ, có khi ê-kip bác sĩ ở trong phòng mổ đã sẵn sàng để ghép tạng, nhưng một ông bác của người hiến lại không đồng ý cho cũng không thực hiện được dù trước đó cha, mẹ người hiến đã đồng ý. Hiến tạng là tự nguyện, nếu chỉ có một người thân “cản trở” thì cũng không thực hiện được.
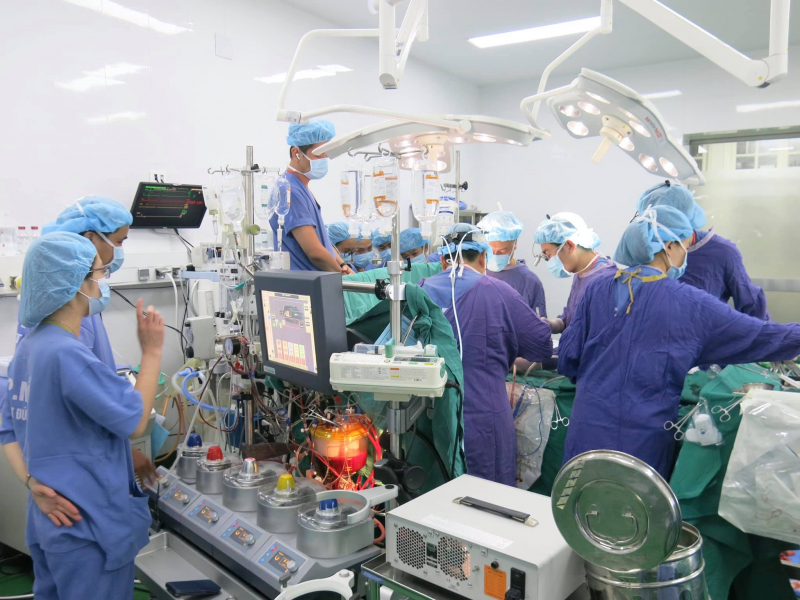
GS. TS Trịnh Hồng Sơn cho biết, chúng ta đang hàng ngày, hàng giờ bỏ lỡ mất nguồn tạng quý giá từ người cho chết não để cứu sống được rất nhiều người bệnh khác. Như tại Mỹ, 50-80% nguồn tạng là từ người cho chết não; ở Châu Âu, tỷ lệ này là hơn 90%. Tại Việt Nam chỉ chiếm chưa đến 8%, trong khi số bệnh nhân chết não do TNGT, đột quỵ, tai nạn sinh hoạt tại các bệnh viện rất nhiều (lên tới trên 10.000 người mỗi năm).
Ông cho biết, nguồn tạng cho chết não đến từ 2 nguồn: Từ tai nạn giao thông và bệnh lý. Chúng ta cần tận dụng được nguồn tạng này để cứu sống người khác. Ông cũng cho biết thêm, phần lớn mô/tạng được hiến tại Việt Nam không tới từ người đăng kí hiến tạng mà do người thân những người không may chết não đồng ý hiến.
Một bà mẹ đồng ý hiến tạng cho con đã chia sẻ, khi đưa ra quyết định hiến tạng của con, bà đã suy nghĩ, đắn đo và do dự rất nhiều. Đó là người con trai duy nhất của bà nhưng không may bị TNGT và chết não. “Trước đây tôi chưa nghĩ đến hiến tạng và cũng không tìm hiểu về điều này. Tôi đã đắn đo rất nhiều khi được vận động hiến tạng của con để cứu nhiều người khác. Những người bệnh đó đang cận kề cái chết nhưng còn cơ hội sống nếu được ghép tạng. Chính vì điều này mà tôi đã đồng ý”.
Cần bổ sung, thay đổi chính sách
Với nguồn tạng còn quá ít ỏi từ người cho chết não như hiện nay là vấn đề đặt ra cho GS. TS Sơn cũng như những người làm trong lĩnh Điều phối ghép mô/tạng cần giảm tỷ lệ “người cho sống”, tăng tỷ lệ “người cho chết”. “Cách đây 1 năm, Bộ Y tế đã ban hành văn bản tất cả bệnh viện từ Trung ương đến địa phương có đủ điều kiện thì phải thành lập Hội đồng chẩn đoán chết não. Khi có người chết não, phải báo về Trung tâm Điều phối Ghép tạng Quốc gia, về Bộ Y tế, sẽ có những đơn vị xuống vận động hiến mô tạng. Điều này khiến tôi rất vui nhưng cũng rất buồn vì đến nay hầu như chưa có bệnh viện nào thực hiện, kể cả bệnh viện lớn. Nói về nguyên nhân có lẽ đành phải “đổ” cho COVID-19”, GS. TS Sơn cho hay.
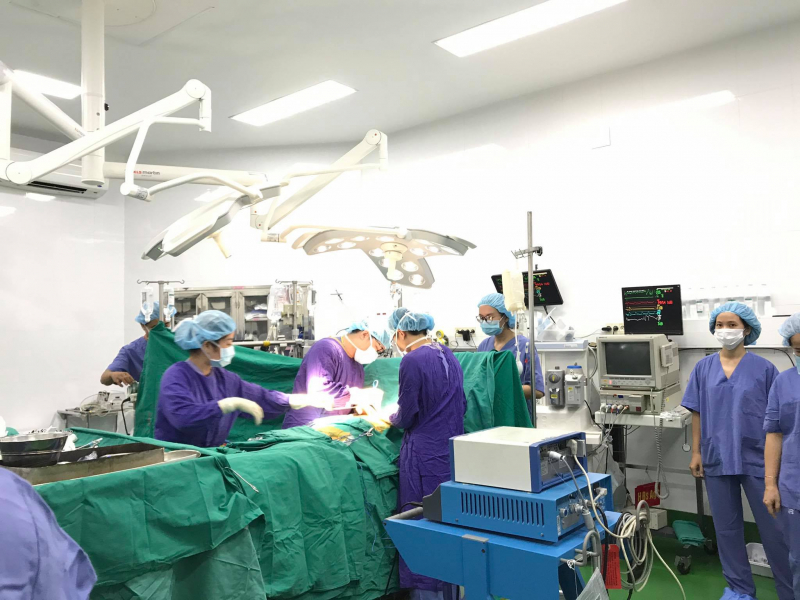
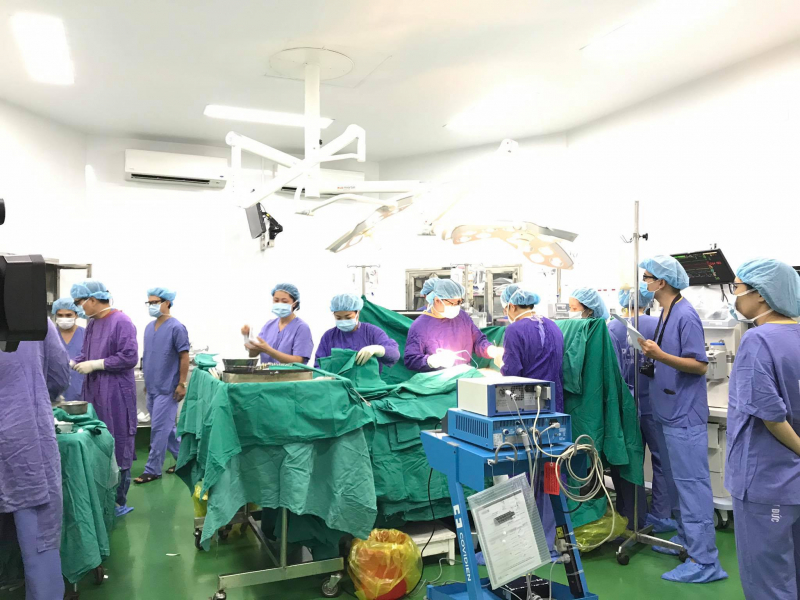
Vậy làm thế nào để thúc đẩy nguồn tạng hiến từ người cho chết não? Theo GS. TS Sơn, có một số yếu tố cần phải thay đổi. Ví dụ hiện nay, để chẩn đoán một người chết não cần một Hội đồng có rất đông thành phần, trong đó cần cả bác sĩ pháp y. Bác sĩ pháp y không phải bệnh viện nào cũng có và không thật sự cần thiết. Để chẩn đoán chết não cần test 3 lần, cách nhau 6 giờ. “Tôi cho rằng cần 1 đến 2 lần là đủ, nhiều lần sẽ tốn kém và khiến nguồn tạng bị suy. Cần mở rộng đối tượng được phép hiến, cho tạng để tăng nguồn tạng, cứu sống nhiều người hơn. Ví dụ cho phép người trên 65 tuổi được hiến tạng. Tạng người trên 65 tuổi có thể ghép cho người trên 65 tuổi”, GS. TS Sơn nhấn mạnh.
Còn theo GS. TS Nguyễn Quốc Kính, Phó Chủ tịch hội Gây mê Hồi sức Việt Nam, để tăng nguồn tạng hiến, về mặt y tế, cần tăng đối tượng có thể hiến tạng. “Chúng ta cũng cần thay đổi chính sách để rút ngắn thời gian cho tạng. Như quy định hiện nay cần tới 12 giờ mới có thể ra quyết định, nhưng không cần như thế. Tôi tham gia hồi sức nhiều bệnh nhân, nhưng sau 12 giờ, nhiều tạng không còn sử dụng được”, GS. TS Kính nói.
Ông Nguyễn Hoàng Phúc, Phó Giám đốc Trung tâm Điều phối Ghép tạng Quốc gia cho biết, để tăng nguồn tạng hiến cần sửa đổi, bổ sung về chính sách pháp luật liên quan đến hoạt động hiến, lấy, ghép tạng. Theo đó, với đăng ký hiến mô, tạng, cần thay đổi quy định về độ tuổi chẩn đoán chết não không giới hạn độ tuổi để có thể tiếp nhận được mô tạng hiến từ trẻ em chết não để cứu sống cho trẻ em; bổ sung hình thức đăng ký song hành cùng cấp bằng lái xe, căn cước công dân hay BHYT. Bên cạnh đó, nên mở rộng đăng ký nếu bệnh nhân chết não tuy không đăng ký hiến tạng trước đó nhưng được gia đình xác thực là người chết não có tâm nguyện hiến tạng và được gia đình chịu trách nhiệm…
Theo ông Phúc, về chế độ cho người hiến cũng cần bổ sung các quyền lợi như với người hiến sống được thanh toán toàn bộ chi phí khám sàng lọc, tư vấn, xét nghiệm, đánh giá đủ điều kiện hiến tạng; được thanh toán toàn bộ chi phí lấy tạng, chăm sóc hồi phục sức khỏe sau khi hiến và định kỳ khám sức khỏe ngay tại cơ sở y tế đã hiến tặng hoặc nơi gần nhất; được cấp thẻ BHYT miễn phí suốt đời… Với người hiến chết não được miễn phí toàn bộ chi phí khám chữa bệnh, cấp cứu; được hỗ trợ toàn bộ chi phí vận chuyển thi thể về địa phương mai táng; bố mẹ hoặc con cái được tặng thẻ BHYT miễn phí suốt đời với hạng mục cao nhất 100% trong thời gian từ 3-5 năm cũng như các chế độ, chính sách ưu tiên khác…; người thân của người hiến tạng chết não được ưu tiên nhận tạng ghép nếu suy tạng…
Việt Nam đã ghi dấu ấn vào bản đồ ghép tạng thế giới với các ca ghép đa tạng, nhưng có một số kỹ thuật chưa làm được như ghép mật, ghép tử cung; nhưng ghép tim, phổi của chúng ta đã rất thành công. Thống kê đến ngày 30-9, Việt Nam ghép thận tổng cộng 5.729 ca, ghép gan 316 ca, ghép tim 54 ca, ghép phổi có 8 ca, rất tiếc là một ca sau đó chết não.

 Mẹ hiến tặng gan, giành lại sự sống cho con gái 18 tháng tuổi
Mẹ hiến tặng gan, giành lại sự sống cho con gái 18 tháng tuổi  Những cuộc đời hồi sinh từ hiến tạng
Những cuộc đời hồi sinh từ hiến tạng