Nơi hồi sinh cho những bệnh nhân ung thư gan
Từng bên bờ vực sinh tử, sau 4 năm ghép gan, bà H hạnh phúc đón cháu nội tại Bệnh viện Trung ương Quân đội 108 (Bệnh viện 108). Con trai bà H là người cho mẹ gan phải, sức khỏe của anh trở lại bình thường sau một thời gian hiến gan, lấy vợ, sinh con. Đây là ca ghép gan từ người cho sống được thực hiện đầu tiên tại Bệnh viện 108.
Hiện cả hai mẹ con đều khỏe mạnh. Đến nay, sau 4 năm, Bệnh viện 108 đã thực hiện thành công 108 ca ghép gan, trong đó có 105 ca từ người cho sống. Kỳ tích này đã mang đến điều kỳ diệu, cứu sống nhiều người bị ung thư gan, suy gan mãn tính giai đoạn cuối.
Nhiều người viêm gan B bỏ thuốc, trên bờ vực sinh tử
Sau 3 năm ghép gan từ người hiến là vợ, anh N.M.T, 44 tuổi ở Hà Nam vẫn chưa quên giây phút thập tử nhất sinh khi được gia đình đưa đến Bệnh viện 108 cấp cứu. Sau 3 năm tái sinh, cuộc sống của anh đã đi vào ổn định, anh đã trở lại công việc bình thường như trước kia. Vợ anh cũng vô cùng hạnh phúc khi đã hiến một phần gan cho chồng và cứu được anh từ cõi chết trở về, để cùng chung tay chăm sóc 3 con nhỏ.
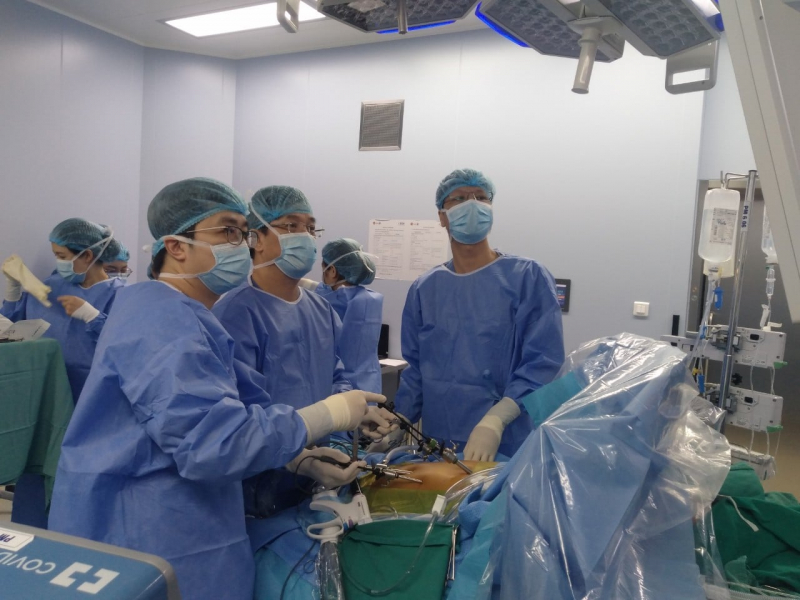
Anh T bị viêm gan B nhiều năm, điều trị thuốc ức chế virus, nhưng lại bỏ thuốc. Không lâu sau đó anh mệt mỏi, yếu dần và bệnh tình trầm trọng. Anh rơi vào tình trạng bị suy gan nặng, phải chuyển gấp từ Hà Nam lên Bệnh viện 108 cấp cứu.
Theo Đại tá, TS.BS Lê Văn Thành, Phó Viện trưởng Viện Phẫu thuật tiêu hóa, Chủ nhiệm Khoa Phẫu thuật gan - mật - tụy, Trưởng Tiểu ban ghép gan Bệnh viện 108, đây là trường hợp ghép gan cấp cứu. Bệnh nhân được chuyển từ Hà Nam lên trong tình trạng hôn mê, người vợ sẵn sàng cho gan. Gia đình bệnh nhân có 3 con nhỏ, đây là áp lực rất lớn cho các phẫu thuật viên làm sao sau khi lấy gan của người vợ phải đảm bảo khỏe mạnh để chăm sóc 3 con. Tương tự, người chồng cũng phải khỏe mạnh sau khi ghép xong.
“Ngay trong đêm, các bác sĩ của Khoa cùng 2 ê-kíp phẫu thuật của bệnh viện tiến hành song song hai bàn phẫu thuật, một bàn lấy gan, một bàn ghép gan. Ca phẫu thuật diễn ra thành công. Bệnh nhân tỉnh, bỏ được thở máy sau 2 ngày. Một tuần sau người bệnh đã hồi phục hoàn toàn trí nhớ. Đến nay sau 3 năm, hai vợ chồng họ sống khỏe mạnh”, BS Thành cho biết.
Hiện nay, người bị ung thư gan giai đoạn cuối, suy gan giai đoạn cuối có nhu cầu ghép tạng rất lớn. Tất cả các phương pháp điều trị cho người mắc bệnh gan giai đoạn cuối gần như không có hiệu quả, ghép gan là phương pháp duy nhất cứu sống họ. Bệnh viện 108 tiếp nhận nhiều trường hợp ghép gan cấp cứu, người bệnh chuyển từ các tuyến khác về trong tình trạng hôn mê, thở máy, người nhà quyết tâm cứu và sẵn sàng cho gan. “Những trường hợp này chúng tôi làm ngay đánh giá người cho gan, đánh giá độ tương thích, xét nghiệm cả người cho và người nhận xem có phù hợp hay không; làm đầy đủ thủ tục pháp lý. Sau khi tiến hành hội chẩn là triển khai ghép cho bệnh nhân. Ghép gan từ người cho sống kỹ thuật lấy gan rất phức tạp, đòi hỏi kỹ thuật cao hơn nhiều so với người chết não. Làm sao khi lấy gan vẫn phải bảo đảm an toàn chức năng gan cho họ, để khi họ quay về cuộc sống bình thường được khỏe mạnh mới là điều thành công”, BS Thành cho hay.
Hướng tới ghép gan bất đồng nhóm máu
Trung tướng, GS.TS Mai Hồng Bàng, Giám đốc Bệnh viện 108 cho biết, sau ca ghép gan đầu tiên và tháng 10-2017, đến nay Bệnh viện 108 đã thực hiện được 108 ca ghép gan, trong đó có 105 ca ghép từ người cho sống. Trung bình mỗi năm Bệnh viện thực hiện 40 ca ghép gan, có tuần thực hiện 5 ca, phấn đấu trong tương lai sẽ ghép được từ 100-150 ca/năm. Để thực hiện được điều đó, phải có chất lượng ghép gan tốt và kết quả tốt; phải có 2 kíp ghép gan cùng thực hiện một lúc, một ngày ghép được 2 bệnh nhân; nâng cấp nguồn nhân lực, sáng tạo để đảm bảo thời gian ghép nhanh nhất, đảm bảo an toàn nhất.
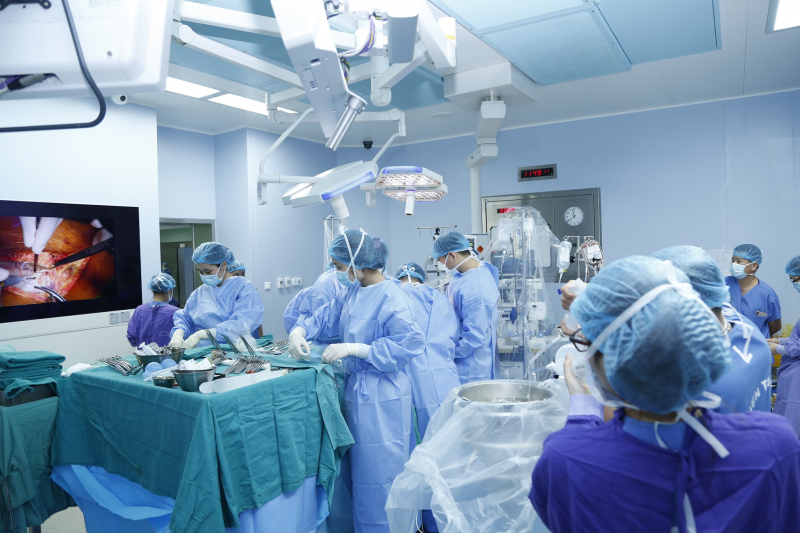
Ngoài ra, Bệnh viện còn làm chủ kỹ thuật đỉnh cao là lấy mảnh ghép gan nội soi từ người hiến sống và ghép gan thành công. Đây là kỹ thuật khó hơn rất nhiều so với mổ mở, mang lại nhiều lợi ích cho người bệnh, đánh dấu một bước đột phá về ghép gan ở nước ta. Trên thế giới hiện nay mới chỉ có một số ít các Trung tâm ghép gan tại các quốc gia có nền y học phát triển như Mỹ, Châu Âu, Nhật Bản, Hàn Quốc mới có thể thực hiện được. “Chúng tôi đã làm thành công, người hiến gan phục hồi sức khỏe rất nhanh. Đánh giá kết quả sau ghép, tỷ lệ sống sau 3 năm đạt trên 90%, tương đương với các nước tiên tiến trong khu vực và trên thế giới”, GS Bàng chia sẻ.
Theo đánh giá của GS Nguyễn Gia Khánh, Chủ tịch Hội Ghép tạng Việt Nam, ghép gan bất đồng nhóm máu, bước đầu nghiên cứu có nhiều triển vọng. Tại Bệnh viện 108 đã lên chương trình ghép gan bất đồng nhóm máu. Ghép gan bất đồng nhóm máu là ngoài nguyên tắc truyền máu, người cho và người ghép không cho - nhận được máu của nhau.
Theo Đại tá, TS.BS Lê Văn Thành, để ghép được gan bất đồng nhóm máu, người nhận phải điều trị bằng thuốc ức chế miễn dịch làm cho hệ thống miễn dịch lu mờ đi, không nhận ra tạng ghép đó.
Sau 2 liệu trình sẽ đánh giá lại kháng thể kháng nhóm máu đó xuống đến ngưỡng cần thiết hay chưa thì mới ghép được. “Ghép tạng bất đồng nhóm máu có một số biến chứng cao hơn một chút, tuy nhiên thời gian sống tương đương với người cùng nhóm máu. Đây là mục tiêu của Bệnh viện 108 hướng tới trong năm nay để tăng cơ hội sống cho người bệnh gan giai đoạn cuối”, BS Thành nhấn mạnh.
Tỷ lệ sống sau ghép cao, tái phát thấp
Chi phí ghép gan của Việt Nam đang thấp nhất trên thế giới, mở ra rất nhiều triển vọng cho bệnh nhân ung thư gan và suy gan mãn tính giai đoạn cuối. Một ca ghép gan tại Việt Nam hết khoảng 50.000 USD, trong khi tại Singapore hơn 300.000 USD, Hàn Quốc hơn 200.000 USD, Pháp 200.000 Euro. Hiện nay, rất nhiều người bệnh quan tâm đến tỷ lệ sống sau ghép, với những bệnh nhân bị viêm gan virus hay ung thư gan, tỷ lệ tái phát là bao nhiêu?
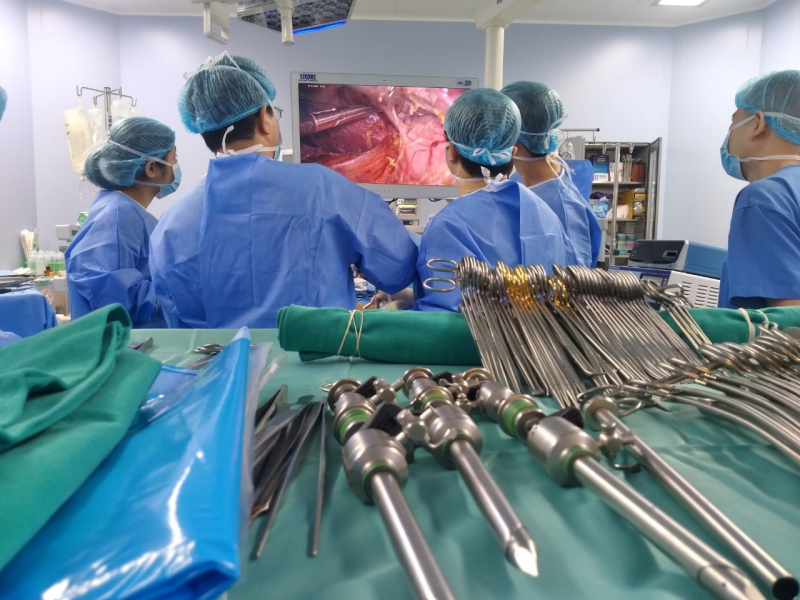
Theo BS Lê Văn Thành, trên thế giới, thời gian sống của bệnh nhân ghép gan trong vòng 1 năm đạt 90%, sau 3 năm khoảng 80%, sau 5 năm 70%. Ngoài ra, có một số trung tâm ghép tạng khác trên thế giới duy trì được 90% sự sống cho bệnh nhân ung thư sau 5 năm. Tại Bệnh viện 108, qua theo dõi 108 ca ghép gan, thời gian sống sau 1 năm là 95%. Số này cao hơn khi bệnh nhân ghép cấp cứu đến bệnh viện trong tình trạng không nặng (34 ca) nếu thành công sẽ cao hơn. Chất lượng sau ghép tốt. Sống sau 3 năm đạt tỷ lệ 90%. Đối với bệnh nhân ung thư sau 5 năm trên thế giới là 70% sau ghép sống khỏe mạnh. “Bệnh nhân bị bệnh lý gan giai đoạn cuối, nếu không ghép sẽ tử vong, mục tiêu ghép gan là để bệnh nhân trở lại cuộc sống bình thường. Có bệnh nhân sau ghép, thậm chí cả bệnh nhân ung thư gan, họ lao động, làm việc như thường ngày mà chúng ta không nhìn ra đó là bệnh nhân ghép gan”, BS Thành cho biết.
Về chất lượng sống của người cho gan, trên thế giới đưa ra mức có rủi ro ở mức 3/nghìn (có thể tử vong), nhưng ở Bệnh viện 108 chưa có trường hợp nào tử vong. Theo BS Thành, bệnh nhân hiến gan (thường lấy 50% gan) sau 10 ngày ra viện, sau 1 tuần phì đại của gan tăng 60%, 1 tháng phì đại 100%, 1 năm phì đại 120%. Sau 4-6 tuần, người hiến hồi phục sức khỏe và có thể trở lại cuộc sống bình thường.
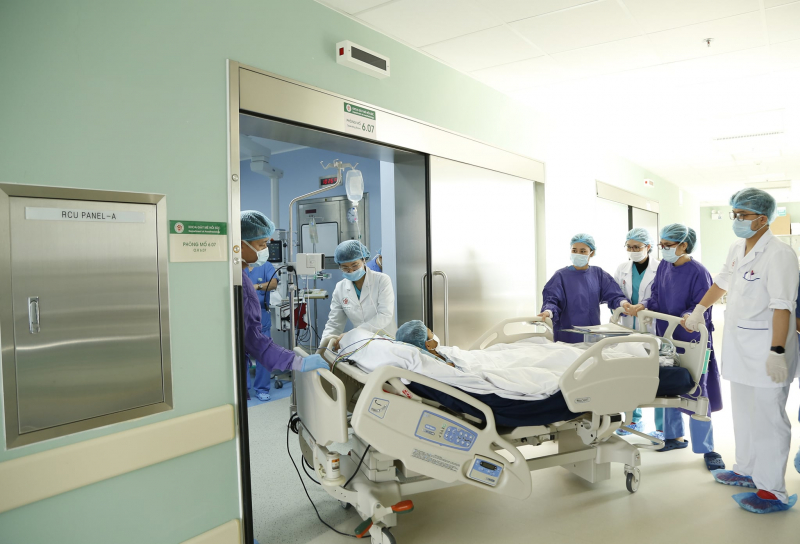
BS Hoàng cho biết, với người ghép gan do có viêm gan virus, trong quá trình ghép phải sử dụng kháng thể viêm gan B trong thời gian điều trị ban đầu khi bắt đầu ghép. Sau 1 năm, sử dụng kháng thể mỗi tháng 1 lần. Và bệnh nhân ghép phải sử dụng thuốc ức chế viêm gan B suốt đời. Còn bệnh nhân ung thư gan, khả năng tái phát bao nhiêu? “Thông thường trên thế giới tính toán làm sao quy ước bệnh nhân sống được sau 5 năm là khoảng 70%. Do một số nước Châu Âu quy định người chết não ưu tiên cho bệnh nhân suy gan cấp và xơ gan, nên quy định chặt chẽ hơn. Tại Châu Á, nguồn hiến từ gia đình nhiều, nên mức độ mở rộng, làm sao tái phát sau ghép khoảng 10% là tốt nhất. Ngoài ra bệnh nhân có thể bị những bệnh lý khác, thời gian sống sau 5 năm giảm chỉ 70%, có những trung tâm tỷ lệ sống đạt đến 85-90%. Tại Bệnh viện 108, sau 3 năm, bệnh nhân ung thư sống đạt 88%”, BS Thành nhận định.
Với bệnh nhân ung thư gan giai đoạn cuối thì lá gan của người bệnh đã hỏng, phải cắt bỏ toàn bộ và ghép gan mới. Khó nhất là bệnh nhân đã cắt toàn bộ gan, sau đó tái phát phải mổ lại, nhiều khi bị dính rất nhiều. Bệnh nhân bị rối loạn đông máu rất lớn, có khi dỡ được gan, bệnh nhân mất máu rất nhiều, phải 4-5 tiếng mới cắt được gan bệnh.
Triển vọng ghép tim nhân tạo
Hiện nay Bệnh viện 108 đã ghép được 8/11 loại mô tạng với trên 300 ca ghép (110 ca ghép thận, 108 ca ghép gan, 3 ca ghép phổi, 18 ca ghép giác mạc, 132 ca ghép tế bào gốc, 40 ca ghép tủy, 2 ca ghép chi thể…). Triển vọng trong tương lai, theo GS Mai Hồng Bàng, đó là ghép tim nhân tạo. Hiện nay, Bộ Y tế đã cấp phép cho Bệnh viện 108 ghép tim, Bệnh viện đã ghép tim thử nghiệm trên động vật rất thành công, tới đây chuẩn bị ghép trên người. Do tim hiến phụ thuộc vào nguồn từ người cho chết não, việc vận động hiến tạng hiện nay hết sức khó khăn. Vì vậy, Bệnh viện đang định hướng tới ghép tim nhân tạo.
GS Mai Hồng Bàng cho biết: "Một số nước trên thế giới thấy ghép tim từ người cho sống chết não rất khó khăn nên đã tính đến sản xuất tim nhân tạo. Tim sản xuất nhân tạo đơn giản hơn các tạng khác. Hiện nay Mỹ đã sản xuất được quả tim nhân tạo và đã ghép tim nhân tạo cho một số bệnh nhân rất thành công. Dự kiến tới đây Bệnh viện sẽ xây dựng đề án mới ghép tim nhân tạo, và cử bác sĩ sang Mỹ để học tập về triển khai. Tôi tin với trình độ của 108, việc ghép tim cũng không là vấn đề gì khó”.

 Những bác sĩ Cuba đón Tết trên đất Việt
Những bác sĩ Cuba đón Tết trên đất Việt